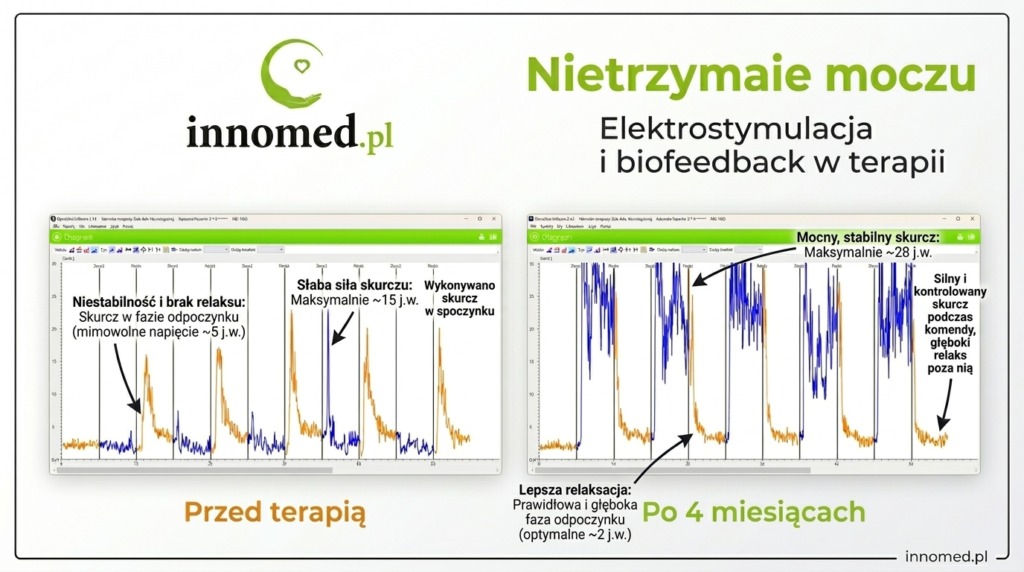
Wśród fizjoterapeutów uroginekologicznych funkcjonuje przekonanie, że rehabilitacja pacjentów z problemami proktologicznymi – nietrzymaniem stolca, nietrzymaniem gazów czy przewlekłymi zaparciami – wymaga wyłącznie manometrii. Elektromiografia powierzchniowa (sEMG) i EMG Biofeedback są w tym podejściu odstawiane na boczny tor jako metoda „niewystarczająca” do oceny funkcji zwieraczy odbytu.
To przekonanie nie znajduje potwierdzenia w ponad 25-letniej praktyce klinicznej.
W tym artykule wyjaśniamy, dlaczego EMG Biofeedback jest stosowanym od lat narzędziem w diagnostyce i terapii zaburzeń proktologicznych – i co potrafi pokazać, czego manometria nie ujawni.
Manometria anorektalna – co tak naprawdę mierzy?
Manometria mierzy ciśnienie w kanale odbytu. Pacjent napina zwieracze, a balon manometryczny rejestruje wzrost ciśnienia. To wartościowa metoda diagnostyczna – nikt tego nie kwestionuje.
Ale warto zadać pytanie: co generuje to ciśnienie?
Odpowiedź jest prosta – układ nerwowy i mięśnie. Ciśnienie w kanale odbytu jest wynikiem aktywności mięśniowej, którą steruje układ nerwowy. Manometria pokazuje więc efekt końcowy – ale nie pokazuje mechanizmu, który za nim stoi.
Co EMG Biofeedback potrafi pokazać, a manometria nie?
Elektromiografia powierzchniowa rejestruje bezpośrednio aktywność bioelektryczną mięśni. To jak patrzenie na przyczynę, a nie na skutek. Oto konkretne różnice:
1. Napięcie spoczynkowe mięśni
Sonda manometryczna, po wprowadzeniu i napompowaniu, sama generuje ciśnienie bazowe wynikające z reakcji tkanek na obecność balonu. Manometria ma w związku z tym ograniczone możliwości w zakresie odczytu rzeczywistego napięcia spoczynkowego mięśni zwieraczy.
EMG Biofeedback z elektrodą doodbytnicza pokazuje napięcie spoczynkowe precyzyjnie – w mikrowoltach, w czasie rzeczywistym. To kluczowa informacja diagnostyczna, szczególnie u pacjentów z dyssynergią czy nadmiernym napięciem mięśni dna miednicy.
2. Czas reakcji mięśni
Jak szybko pacjent potrafi zareagować skurczem zwieracza? EMG rejestruje czas reakcji z precyzją trudną do osiągnięcia w badaniu manometrycznym. Ta informacja jest istotna przy ocenie kontroli nad zwieraczami – czyli dokładnie tego, czego brakuje pacjentom z nietrzymaniem stolca.
3. Ocena wpływu kręgosłupa
Jednym z kluczowych elementów diagnostyki EMG jest możliwość sprawdzenia, czy problem nie wynika z konfliktu korzeniowego w odcinku lędźwiowo-krzyżowym kręgosłupa. Wystarczy podłożyć wałek pod plecy pacjenta, rozciągnąć kręgosłup i obserwować zmianę sygnału EMG.
Ta procedura nie istnieje w badaniach manometrycznych. A tymczasem konflikty korzeniowe są częstą, niedocenianą przyczyną zaburzeń funkcji zwieraczy – także u dzieci z moczeniem nocnym czy nietrzymaniem stolca.
4. Dynamiczna ocena w trakcie terapii
Manometria to z reguły badanie jednorazowe – „zdjęcie” stanu pacjenta w danym momencie. EMG Biofeedback pozwala na coś więcej: obserwację zmian w trakcie samej sesji terapeutycznej.
Po rozciągnięciu kręgosłupa, po zastosowaniu elektrostymulacji funkcjonalnej (FES), po ćwiczeniach biofeedbackowych – terapeuta widzi w czasie rzeczywistym, jak zmienia się aktywność mięśniowa. To pozwala ocenić rezerwy neuromięśniowe pacjenta i dobrać optymalną strategię terapii.
5. Analiza przebiegu wykresu EMG
Wykres elektromiograficzny to bogaty zapis informacji. Na podstawie kształtu sygnału – pojawiających się iglicy, niestabilności, drzeń – doświadczony specjalista jest w stanie identyfikować problemy, które w manometrii pozostają niewidoczne. W tym potencjalne uszkodzenia nerwów obwodowych.

Czy EMG wyklucza manometrię?
Absolutnie nie. Obie metody mogą się uzupełniać. Chodzi o to, żeby nie zamykać się na jedną z nich – szczególnie gdy EMG Biofeedback oferuje możliwości diagnostyczne, których manometria nie posiada.
Dla fizjoterapeutów, którzy chcą mieć również możliwość pomiaru manometrycznego, dostępne są urządzenia łączące obie funkcje – często za kilka lub kilkanaście procent ceny wielu rozwiązań rynkowych. Na przykład Simplex Pro to jednokanałowy elektromiograf z funkcją manometrii.
25 lat praktyki – tysiące przypadków
Praktyka kliniczna z zastosowaniem EMG Biofeedback w rehabilitacji proktologicznej prowadzona jest od ponad 25 lat. W tym czasie przeprowadzono tysiące sesji z pacjentami z nietrzymaniem stolca, nietrzymaniem gazów, brudzeniem bielizny, dyssynergią i przewlekłymi zaparciami.
Terapia prowadzona jest z użyciem elektrod doodbytniczych – zarówno u kobiet, jak i u mężczyzn. Dotyczy to również pacjentów po zabiegach chirurgicznych, w tym po prostatektomii.
Scenariusz poglądowy: porażenie zwieraczy po zespole ogona końskiego
W praktyce klinicznej spotykamy pacjentów z porażeniem zwieraczy w przebiegu zespołu ogona końskiego. Typowy protokół terapeutyczny obejmuje 5 minut elektrostymulacji (ETS) i 10 minut ćwiczeń biofeedbackowych na sesję. Kluczowe jest skupienie na precyzji skurczu, a nie na jego sile.
W tego typu przypadkach obserwuje się wzrost aktywności skurczowej z poziomu 13 µV do 20 µV oraz poprawę relaksacji z 3,0 µV do 1,0 µV. Po 6 tygodniach domowej terapii u pacjentów obserwowano ustępowanie dokuczliwych zaparć.
Indywidualne wyniki mogą się różnić w zależności od przypadku klinicznego.
Przypadek kliniczny: przewlekłe zaparcia z zaburzeniami czucia
Pacjentka, lat 63. Zaburzenia czynności zwieraczy odbytu – od ok. 2020 roku utrzymują się przewlekłe zaparcia. W badaniu USG stwierdzono niewielkie uchyłki. Pacjentka nie odczuwa potrzeby oddania stolca, nie brudzi bielizny, ale uciążliwe zaparcia znacząco obniżają jakość życia.
Wykonano badanie napięcia spoczynkowego z elektrodą doodbytniczą:
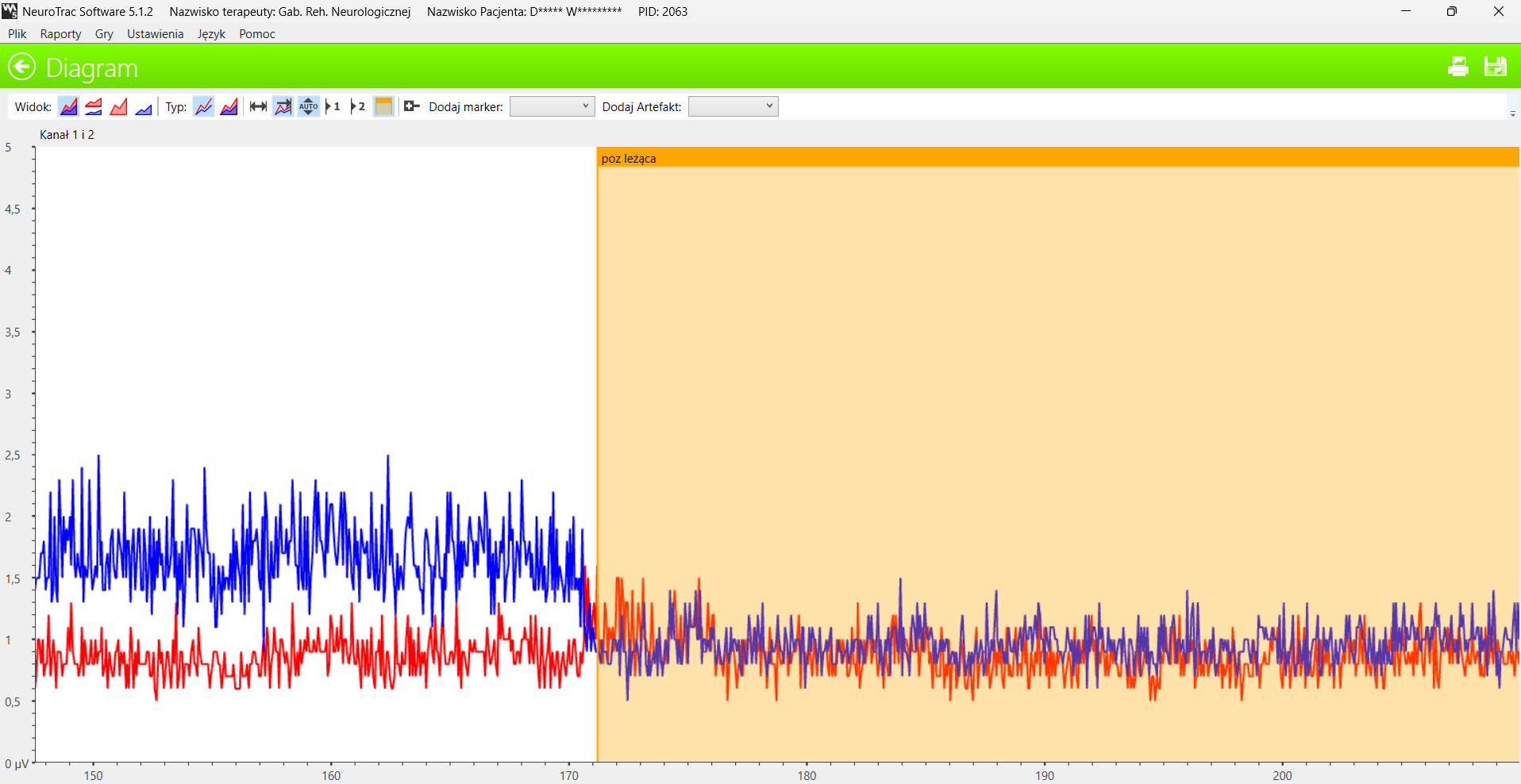
Napięcie spoczynkowe okazało się wzmożone i niestabilne. Po zmianie pozycji kręgosłupa uległo normalizacji – co jednoznacznie wskazało na konieczność wdrożenia terapii odcinka lędźwiowego jako źródła zaburzeń przewodnictwa nerwowego.
Wykonano test wysiłkowy, który ujawnił mierną kontrolę nad napinaniem i relaksacją mięśni. Po zaprogramowaniu aparatu i przeszkoleniu pacjentki do zabiegów realizowanych codziennie w domu, wizyty kontrolne umawiano co 3-5 miesięcy.
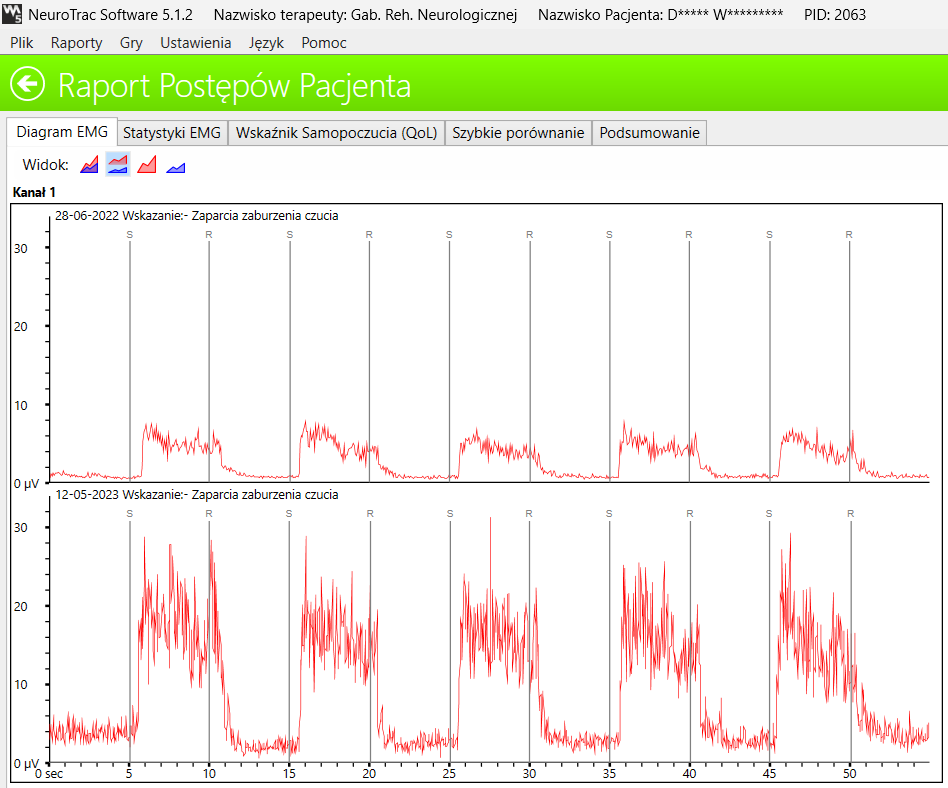
Porównanie zmian w zdolności do generowania skurczu mięśni ujawnia 4-krotny wzrost zdolności do generowania skurczu i utrzymania go na stabilnym poziomie. To cechy aktywności mięśniowej, których nie da się usprawnić farmakologicznie.
Przypadek kliniczny: brudzenie bielizny i moczenie nocne u dziecka
Chłopiec, lat 10. Brudzenie bielizny, moczenie nocne. Dotychczas leczony farmakologicznie, bez rezultatu.
Wykonano test zaburzeń przewodnictwa nerwowego, który ujawnił silny wpływ odcinka szyjnego kręgosłupa na napięcie spoczynkowe mięśni dna miednicy:
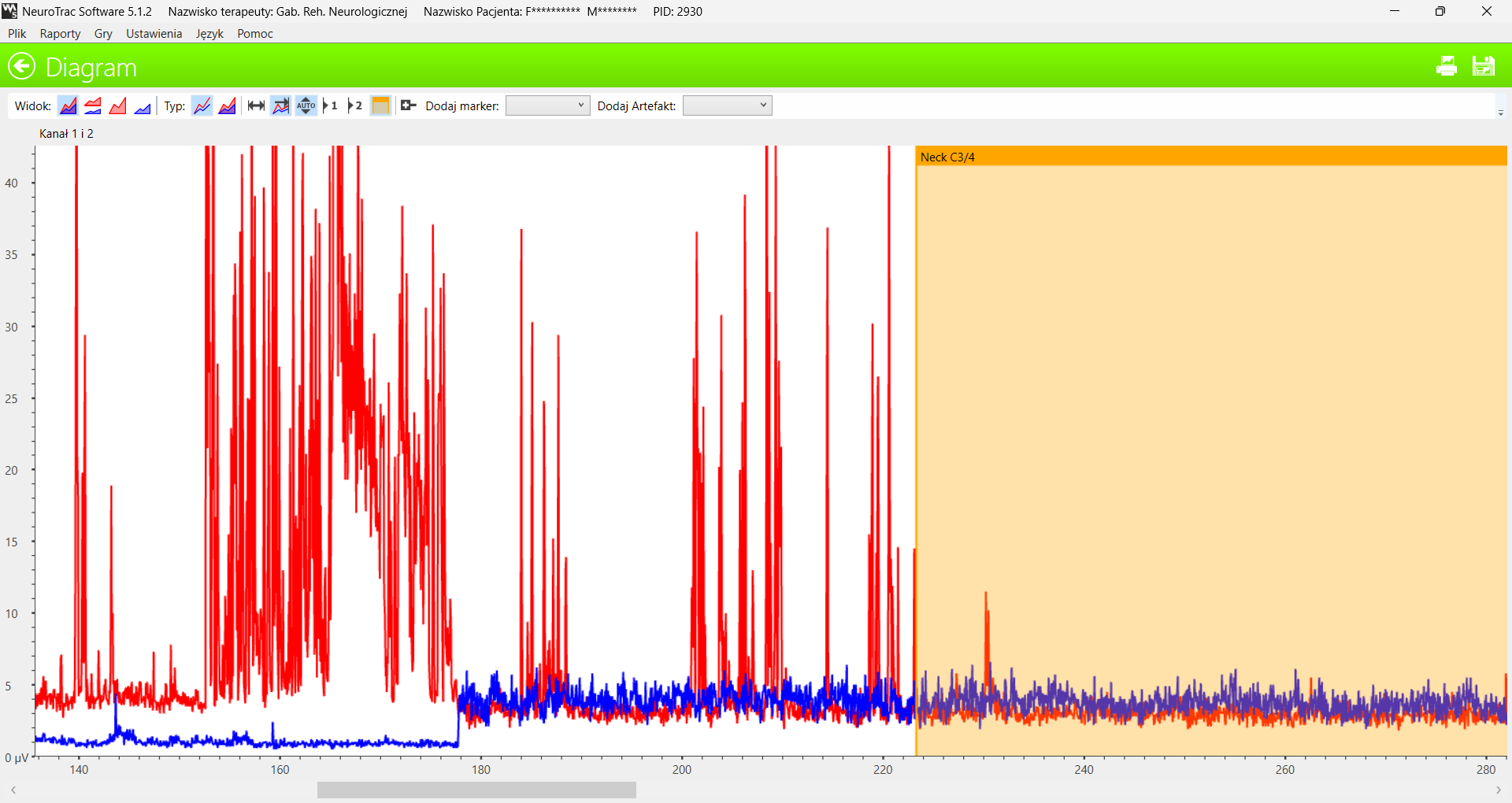
Napięcie zwieracza zewnętrznego okazało się bardzo wzmożone i niestabilne – typowe dla konfliktu krążków międzykręgowych w odcinku szyjnym z oponą rdzenia. Obszar zacieniony na wykresie ujawnia normalizację napięcia po rozciągnięciu mięśni karku.
Aby ocenić zdolność do napinania i relaksacji zwieraczy, wykonano test wysiłkowy, po którym zastosowano 15 minut ćwiczeń EMG Biofeedback z kilkuminutowymi przerwami na odpoczynek. Kolejny test wysiłkowy wykonano po ćwiczeniach. Pomiędzy obydwoma testami upłynęło 30 minut.
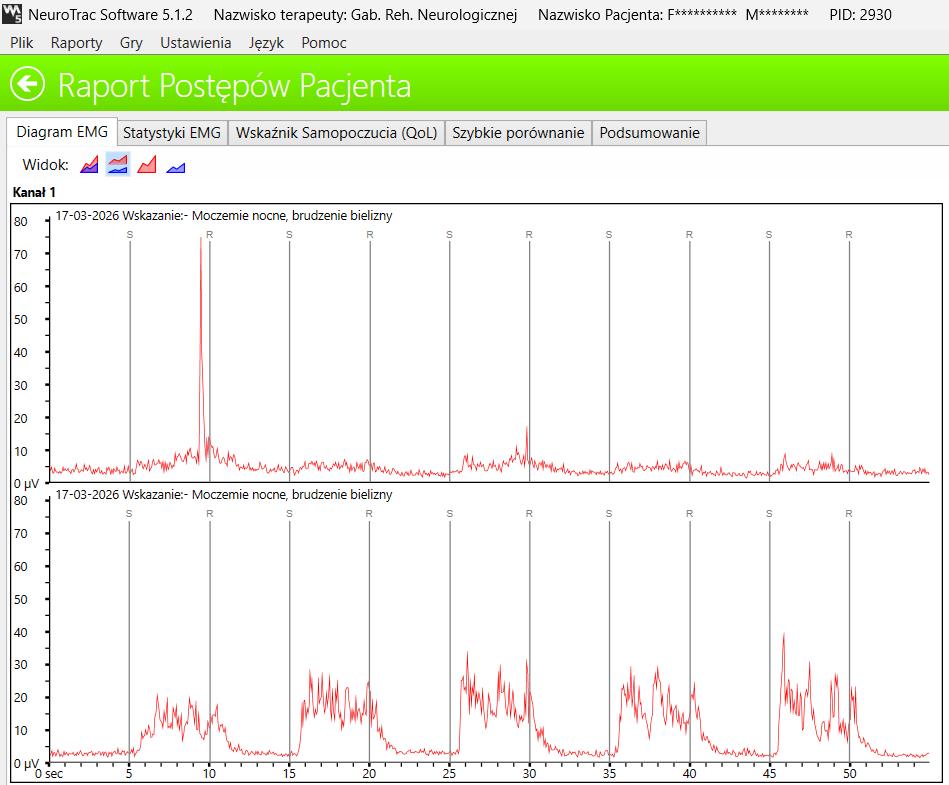
Zdolność do generowania skurczu zwieraczy zwiększyła się ponad 3-krotnie, poprawie uległa również stabilność. Napięcie jest jeszcze niestabilne i relaksacja po skurczu zaburzona, dlatego plan terapii obejmuje:
- Terapię odcinka szyjnego kręgosłupa jako źródła zaburzeń przewodnictwa nerwowego
- Terapię zwieraczy z elektrodą doodbytniczą – wzmocnienie mięśni, poprawa czucia wypełnienia i czasów reakcji
Zarówno badanie, jak i terapia są całkowicie bezbolesne. W praktyce klinicznej stosuje się je już u dzieci w wieku 2 lat, na przykład po operacji zarośniętego odbytu. Farmakoterapia nie usprawnia kontroli mózgu nad czynnością mięśni – dlatego warto rozważyć terapię biofeedbackową jak najwcześniej.
Dlaczego ten mit jest tak rozpowszechniony?
To zjawisko dobrze znane w medycynie. Każdy specjalista pracuje według metody, w której się szkolił. Proktolodzy stosują manometrię od lat – to ich procedura, ich standard. Szkoły szkoleniowe uczą tego, co znają. To nie jest zła wola – to naturalna konsekwencja specjalizacji.
Podobnie jak chirurg częściej sięga po skalpel, a fizjoterapeuta po rehabilitację – tak zwolennicy manometrii promują manometrię, a praktycy EMG promują EMG. Różnica polega na tym, że warto znać oba narzędzia i świadomie wybierać to, które da więcej informacji w danym przypadku klinicznym.
Podsumowanie
EMG Biofeedback w rehabilitacji proktologicznej:
- Pokazuje napięcie spoczynkowe mięśni zwieraczy (manometria ma tu ograniczone możliwości)
- Rejestruje czas reakcji z wysoką precyzją
- Umożliwia ocenę wpływu kręgosłupa na funkcję zwieraczy
- Pozwala na dynamiczną ocenę w trakcie sesji terapeutycznej
- Dostarcza bogatej analizy wykresu EMG – iglice, niestabilność, drzenia
To nie jest kwestia „EMG kontra manometria”. To kwestia świadomego wyboru narzędzi – i otwartości na metody, które mogą dać pacjentowi więcej.
Elektromiografy do diagnostyki i terapii EMG Biofeedback
Profesjonalne urządzenia do badań sEMG, ćwiczeń biofeedback i elektrostymulacji. Oprogramowanie NeuroTrac w zestawie.
2-kanałowy EMG + ETS + Biofeedback

MyoPlus2 Pro
2-kanałowy elektromiograf z elektrostymulacją FES i biofeedbackiem. Precyzja od 0,2 µV
EMG + Manometria + Biofeedback
Simplex PRO
Elektromiograf z możliwością podłączenia sondy ciśnieniowej (manometria). Idealny do proktologii
Treść ma charakter edukacyjny. Nie stanowi porady medycznej. Indywidualne wyniki mogą się różnić w zależności od przypadku klinicznego.
To jest wyrób medyczny. Używaj go zgodnie z instrukcją używania lub etykietą. Producent: Verity Medical Ltd. Dystrybutor w Polsce: Innomed.
Wpis stanowi syntezę z materiałów zebranych w czasie ponad 25-letniej praktyki gabinetowej. Autorem badań jest: Jan Namysł – ekspert sEMG i elektrostymulacji funkcjonalnej z ponad 25-letnim doświadczeniem klinicznym. Wyłączny dystrybutor Verity Medical w Polsce.
Pogłębiona lektura
Temat zastosowania elektromiografii w diagnostyce i terapii zaburzeń czynności zwieraczy odbytu opisujemy szerzej w artykule naukowym opublikowanym w czasopiśmie Nowa Medycyna: